RAFT試験
目的
至適薬物治療を受けているQRS間隔が延長した軽度〜中程度の左室収縮機能障害患者において、植込み型除細動器(ICD)と心臓再同期療法(CRT)を併用する有効性を評価する。
対象
至適薬物治療を受けているにもかかわらず、左室駆出率≦30%、自己調律時のQRS間隔≧120msecあるいはペーシング調律時のQRS間隔≧200msec、NYHA心機能分類クラスII〜III(後日ガイドラインが変更され、クラスIIIのICD非植込み症例でCRTによる死亡低減効果が示唆されたことから、クラスIIの症例のみを登録)の心不全患者。洞調律、心拍数がコントロールされており、永続性心房細動、粗動、房室接合部アブレーションが予定されている患者。心臓突然死の一次予防、二次予防のためのICD適応である患者。上記の条件を満たす計1,798例を対象とした。
試験デザイン
多施設二重盲検無作為割付試験。患者を施設、心房調律(心房細動、心房粗動、心房ペーシング)、植込み予定のICD(シングルチャンバー、ダブルチャンバー)で層別し、ICD+CRT群(894例)あるいはICD群(904例)に1:1の割合で無作為に割付した。至適薬物治療はいずれの群も継続した。
主要評価項目は全死亡または心不全による入院とした。副次的評価項目は、全死亡、心血管死、心不全による入院とした。生存曲線はKaplan-Meier法によって算出し、ノンパラメトリックlog-rank検定を用いて比較した。ハザード比はCox比例ハザードモデルを用いて算出した。
結果
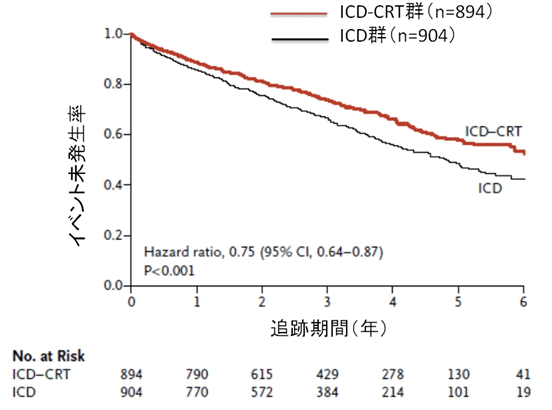
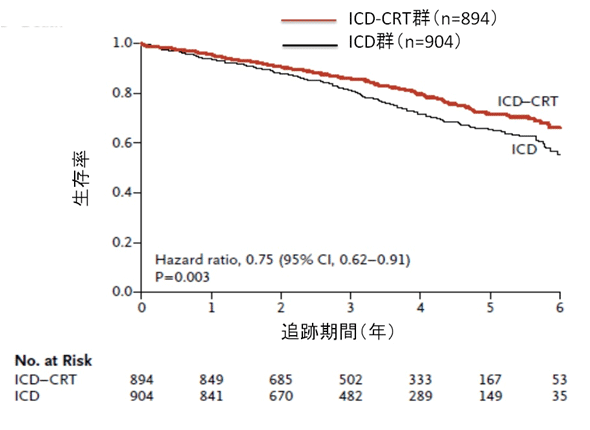
平均追跡期間は40カ月であった。主要評価項目である全死亡または心不全による入院の発生率は、ICD+CRT群(297例、33.2%)に比較してICD群(364例、40.3%)で有意に高かった[ハザード比(HR)0.75、95%信頼区間(CI):0.64〜0.87、p<0.001]。全死亡(ICD+CRT群:20.8% vs ICD群26.1%、HR 0.75、95% CI:0.62〜0.91、p=0.003)、心血管死(14.5% vs 17.9%、HR 0.76、95% CI:0.60〜0.96、p=0.02)、心不全による入院(19.5% vs 26.1%、HR 0.68、95% CI:0.56〜0.83、p<0.001)についてもICD+CRT群に比較してICD群で発生率が有意に高かった。しかし、デバイス植込み30日後の有害事象はICD群(61例)に比較してICD+CRT群(118例)で発生率が有意に高かった(p<0.001)。 これらのことから、QRS間隔が延長したNYHA心機能分類クラスII〜IIIの左室収縮機能障害患者において、ICDおよび至適薬物治療にCRTを併用することで、死亡および心不全による入院は抑制されたが、有害事象は増加した。
これらのことから、QRS間隔が延長したNYHA心機能分類クラスII〜IIIの左室収縮機能障害患者において、ICDおよび至適薬物治療にCRTを併用することで、死亡および心不全による入院は低減したが、LVリード関連の有害事象は多かった
全死亡または心不全による入院(主要評価項目)
全死亡(副次的評価項目)
[出典]
Tang A, et al. N Engl J Med 2010;363:2385-95.
-
目的
-
至適薬物治療を受けているQRS間隔が延長した軽度〜中程度の左室収縮機能障害患者において、植込み型除細動器(ICD)と心臓再同期療法(CRT)を併用する有効性を評価する。
-
対象
-
至適薬物治療を受けているにもかかわらず、左室駆出率≦30%、自己調律時のQRS間隔≧120msecあるいはペーシング調律時のQRS間隔≧200msec、NYHA心機能分類クラスII〜III(後日ガイドラインが変更され、クラスIIIのICD非植込み症例でCRTによる死亡低減効果が示唆されたことから、クラスIIの症例のみを登録)の心不全患者。洞調律、心拍数がコントロールされており、永続性心房細動、粗動、房室接合部アブレーションが予定されている患者。心臓突然死の一次予防、二次予防のためのICD適応である患者。上記の条件を満たす計1,798例を対象とした。
-
試験デザイン
-
多施設二重盲検無作為割付試験。患者を施設、心房調律(心房細動、心房粗動、心房ペーシング)、植込み予定のICD(シングルチャンバー、ダブルチャンバー)で層別し、ICD+CRT群(894例)あるいはICD群(904例)に1:1の割合で無作為に割付した。至適薬物治療はいずれの群も継続した。
主要評価項目は全死亡または心不全による入院とした。副次的評価項目は、全死亡、心血管死、心不全による入院とした。生存曲線はKaplan-Meier法によって算出し、ノンパラメトリックlog-rank検定を用いて比較した。ハザード比はCox比例ハザードモデルを用いて算出した。
-
結果
-
平均追跡期間は40カ月であった。主要評価項目である全死亡または心不全による入院の発生率は、ICD+CRT群(297例、33.2%)に比較してICD群(364例、40.3%)で有意に高かった[ハザード比(HR)0.75、95%信頼区間(CI):0.64〜0.87、p<0.001]。全死亡(ICD+CRT群:20.8% vs ICD群26.1%、HR 0.75、95% CI:0.62〜0.91、p=0.003)、心血管死(14.5% vs 17.9%、HR 0.76、95% CI:0.60〜0.96、p=0.02)、心不全による入院(19.5% vs 26.1%、HR 0.68、95% CI:0.56〜0.83、p<0.001)についてもICD+CRT群に比較してICD群で発生率が有意に高かった。しかし、デバイス植込み30日後の有害事象はICD群(61例)に比較してICD+CRT群(118例)で発生率が有意に高かった(p<0.001)。
これらのことから、QRS間隔が延長したNYHA心機能分類クラスII〜IIIの左室収縮機能障害患者において、ICDおよび至適薬物治療にCRTを併用することで、死亡および心不全による入院は低減したが、LVリード関連の有害事象は多かった
-
全死亡または心不全による入院(主要評価項目)
-

-
全死亡(副次的評価項目)
-

[出典]
Tang A, et al. N Engl J Med 2010;363:2385-95.




